この記事の作成
- 🩺 監修:沖田 英明/おきた内科クリニック
- 📅 公開日:2026-03-20
- 📚 作成方針:日本高血圧学会JSH2025、AHA/ACC 2025、高血圧関連の一次文献(大規模コホート、NEJM・JAMA・AHA誌掲載論文)をもとに、診断の定義と長期リスクを分けて、医学的根拠に基づき正確かつ分かりやすく記載しています。
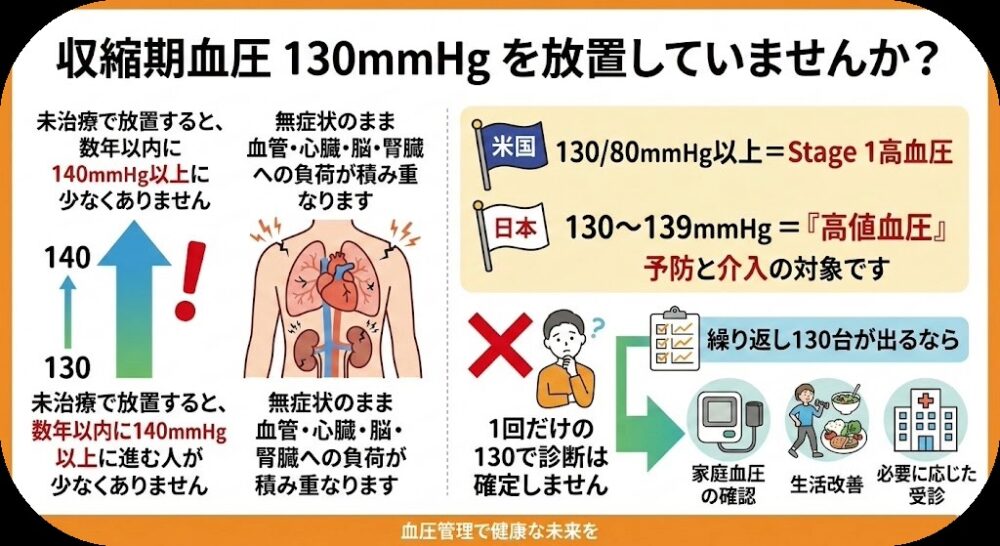
【結論から言うね!】収縮期血圧130mmHgは「様子見」の数字じゃないんです
健診で「上の血圧130」って出たとき、未治療で放置すると、数年以内に140mmHg以上へ進んでしまう人が少なくないんです。一番怖いのは、「無症状のまま」血管・心臓・脳・腎臓へのダメージ(負荷)が日々コツコツと積み重なっていくこと。
実は米国では、130/80mmHg以上をすでに「Stage 1高血圧」と定義しています。日本でも130〜139mmHgは「高値血圧」と呼ばれ、予防と介入(治療や生活改善)の立派な対象なんですよ。
もちろん、たった1回「130」が出ただけで「はい、あなたは高血圧!即お薬!」とはなりません。でも、繰り返し130台が出るなら、それはもう「様子見」ではなく、家庭血圧の確認と生活習慣の改善、そして必要に応じた医療機関への受診が必要です。
こんにちは!外来で毎日たくさんの患者さんの血圧や健康のご相談に乗っている医師です。
健康診断の結果が返ってきて、「上の血圧 130mmHg」という数字を見たとき、あなたはどう思いましたか?
「基準値よりちょっと高いだけだし、まだ病気じゃないよね」
「どこも痛くないし、薬を飲むほどじゃないから放っておこう」
うんうん、その気持ち、すっごくよく分かります。毎日忙しいし、病院に行くのも面倒くさいですもんね。でもね、医者としての立場で、まるで大切な友達にアドバイスするつもりで正直に言わせてください。
血圧の本当の恐ろしさは「痛みがまったくないまま、静かに病気が進行すること」にあるんです。
必要以上に怖がる必要はまったくありません!でも、「軽く見て放置していい数字」でも絶対にないんです。この記事では、収縮期血圧130mmHgをそのまま放置したとき、あなたの体の中で一体何が起きているのか、そして、どのタイミングでクリニックを受診したり、治療を考えたりすべきなのかを、世界の最新データ(一次資料)に沿って、わかりやすく一緒に整理していきましょう!
📋 目次|気になるところから読んでね!
1. 収縮期血圧130mmHgを放置すると、まず何が起こる?
結論から言いますね。130mmHgを放置して最初に起こるのは、頭痛やめまいといった「症状」ではありません。
最初に起こるのは、「本格的な高血圧への移行」と「目に見えない臓器へのダメージ(負荷)の蓄積」です。
医学界でとても有名な「Framingham(フラミンガム)研究」というデータがあります。これによると、130〜139/85〜89mmHgの人を観察した結果、たった4年という比較的短い期間でも高血圧へ進みやすいことが分かっています。特に高齢の方では約半数、一般の大人でも約3〜4割の人が、あっという間に「完全な高血圧」に移行してしまったんです。
さらに最近の研究では、この「Stage 1高血圧(130台)」の状態は、10年後のリスクも、生涯にわたるリスクも両方押し上げてしまうことが分かっています。数年のうちにStage 2(140以上)へ進んでしまったグループでは、心筋梗塞や脳卒中などの心血管リスクがドカンと跳ね上がりました。
つまり、130mmHgを放置したからといって「明日すぐに倒れる」わけじゃありません。そうじゃなくて、無症状のまま、あなたの体のレールが「悪い方向」へガッチリ固定されてしまうのが問題なんです。だからこそ、130台は「まだ平気な数字」ではなく、「今ならまだ引き返せる、元の健康な状態に戻せる最後の入口」だと考えてほしいんです。
「このまま放置するのは不安…」と感じたら、手遅れになる前に一度ご相談にいらしてくださいね。
2. 130mmHgは高血圧なの?それともまだ「境界」なの?
「先生、130って高血圧なんですか?それともギリギリセーフの境界線?」
外来で本当によく聞かれる質問です。答えは、国やガイドラインによって呼び方は違うんですが、「決して安全域ではない」という点では世界中の医師の意見が完全に一致しています。
実は、医療の最先端を行く米国のガイドライン(AHA/ACC)では、130〜139/80〜89mmHgはすでに「Stage 1 高血圧」という立派な病気として扱われています。
一方、日本の最新ガイドライン(日本高血圧学会JSH2025)では、病院で測る血圧が140/90mmHg以上を「高血圧」としていますが、130〜139mmHgのことも「高値血圧(こうちけつあつ)」と呼んで、予防と介入のめちゃくちゃ重要な対象に位置づけているんです。日本だと名前が少しマイルドなので安心しちゃう人が多いんですが、「放置していい」なんて一言も書いてありません。
ここが絶対覚えておいてほしい要点です!
- 🇺🇸 米国では:130/80以上はすでに「Stage 1高血圧」
- 🇯🇵 日本では:130〜139mmHgは「高値血圧」。放置推奨では絶対にない!
- ⚠️ 超重要:「たった1回」の測定では診断は確定しません。家庭血圧の確認が必須です。
米国でも日本でも、「1回だけ130だった」で病気とは決めつけません。日を改めて2回以上測ったり、お家で「家庭血圧」を測ってもらって総合的に判断します。だから、健診で130台を指摘されたら、「自分は異常なしだ!」と無視するのもダメだし、「うわあ!即お薬だ!」とパニックになる必要もありません。まずは正しく現状を確かめることが第一歩なんです。
3. 何年くらいで悪化して、どんな病気につながるの?
「じゃあ先生、放置したら具体的にいつ、どんなふうに悪くなるの?」
とっても大事な質問ですね。目安として、以下のようなタイムラインで体は悲鳴を上げ始めます。
⏳ 0〜5年:いよいよ高血圧化が始まる時期
130〜139mmHgは、ただの「少し高い血圧」じゃありません。先ほどお話ししたデータでも、たった4年で大人の約37%、高齢の方の約50%が高血圧(140以上)に進んでしまいました。この数年でStage 2へ進んでしまうと、その後の生涯リスクが跳ね上がります。まさに「分かれ道」の時期です。
⏳ 5〜10年:脳卒中・心不全・心房細動の差が表面化する
ここが怖いところです。「自分は若いから平気」は大間違い。韓国の約248万人の若年成人を対象にしたデータでは、130台のStage 1高血圧は、正常な人と比べて将来の心血管疾患リスクが男性で1.25倍、女性で1.27倍にもなりました。
日本の大規模データでも、130台の血圧は「心不全」や「心房細動(不整脈の一種)」の発症リスクをハッキリと高める(心不全で1.30倍、心房細動で1.21倍)ことがわかっています。
⏳ 10年以上:死亡リスク、とくに「脳出血」が無視できなくなる
長期戦になると、「130台でなんとか粘っているのか」「さらに140、150と上がってしまったのか」で運命が大きく分かれます。中国の360万人規模の調査では、高値血圧が持続・上昇していった人たちは、全死亡リスクが1.35倍、心血管死亡が1.57倍、そしてなんと出血性脳卒中(脳出血)の死亡リスクが3.75倍にも跳ね上がりました。
日本を含むアジア人は、欧米人に比べて「脳出血」を起こしやすい体質です。この数字は絶対に軽視してはいけません。
😱 【よくある放置の典型的な最悪パターン】
45〜50歳で130台(「まあいっか」と放置)
↓
50代で140台へ(「薬は飲みたくないし…」と逃げる)
↓
60代で突然、脳卒中や心不全で救急車で運ばれる
外来や救急で、こういう経過をたどる方を私たちは本当に数え切れないほど見てきました。問題なのは、「倒れるその日まで、痛くも痒くもなかった」ということです。
4. なぜ「130mmHg」でも無症状のまま危険なの?
答えはすごくシンプルです。血圧のリスクって、「ある数字を超えたら突然スイッチが入る」んじゃなくて、「少しずつ、連続的にダメージが積み上がっていく」ものだからなんです。
世界的権威のある医学誌『Lancet』の大規模な解析では、血圧と血管の死亡リスクには「ここまでなら絶対に安全!」というハッキリした境界線はなく、少なくとも「115/75mmHg」までは高ければ高いほどリスクが上がる連続的な関係が示されています。つまり、130mmHgは「正常の仲間」ではなく、すでに「坂道を転がり落ちる途中にいる数値」なんですね。
あなたの体の中で、今起きていること:
血管を水道のホースに例えてみましょう。130mmHgという少し高めの水圧がずっとかかり続けると、ホース(血管の内側の壁)に物理的なストレスがかかります。すると、血管が炎症を起こし、壁が分厚く硬くなり(動脈硬化)、しなやかさを失っていきます。
🧠 脳では:Stage 1高血圧の段階から、脳の細かい血管がダメージを受け(白質病変や微小出血)、将来の脳卒中や「認知症(認知機能低下)」の土台が作られてしまいます。
🫀 心臓では:高い圧力に逆らって血液を送り出すため、心臓の筋肉が筋トレをしたように分厚く硬くなります(左室肥大)。これが、息切れも何もない段階から静かに「心不全」の準備を進めているサインなんです。
要するに、130mmHgの本当の怖さは「今すぐつらい」ことじゃありません。「将来、あなたとあなたのご家族がものすごくつらい思いをするための条件が、今この瞬間も静かにそろっている」ということなんです。
「自分の血管、もう硬くなってるのかな…?」と心配な方へ。
当院でしっかり評価して、あなたに合った対策を一緒に考えましょう!
5. 【要注意】どんな人は130mmHgでも特に放置してはいけない?
ここまで読んで、「じゃあ全員すぐに病院に行かなきゃダメなの?」と思ったかもしれませんね。全員が今すぐ薬を飲むわけではありませんが、「絶対に130台を放置してはいけない人たち」が明確にいます。
糖尿病、慢性腎臓病(CKD)、喫煙者、肥満、脂肪肝、家族に高血圧や心臓病の人がいる、若い頃から血圧が高め…
こうした方は、130mmHgでも放置したときのダメージ(不利益)が桁違いに大きくなります。
- 糖尿病・糖代謝異常がある方: 130〜139/80〜89mmHgであっても、全死亡や心血管死亡のリスクがガツンと上がることが分かっています。血管が砂糖漬けでボロボロになりやすい状態に、高水圧がかかるからです。
- 若い人(20〜30代): 「若いから大丈夫」は通用しません。20〜39歳の若年成人でも、Stage 1高血圧は将来の脳卒中や心筋梗塞のリスク増加と明確に関連していました。残りの人生が長い分、放置するコストは高齢者よりも大きいのです。
- 腎臓が弱っている方(CKD): 若年成人において、血圧上昇はCKD(慢性腎臓病)の発症リスクを押し上げます。早めに治療介入すれば、そのリスクを弱めることができます。
逆に言えば、肥満、睡眠不足、お酒の飲みすぎ、いびき(睡眠時無呼吸症候群)がある方は、ここを改善するだけで「劇的に未来を変えやすい」ラッキーな段階でもあります。諦めずに、一緒に生活習慣のテコ入れをしましょう!
6. 130mmHgを指摘されたら、今日から何をすべき?3つのステップ
さあ、一番大事な実践編です。やることはたったの3つ。「正しく測る」「放置しない」「必要な人は早く受診する」。この順番が命です。
ステップ1:家庭血圧を1〜2週間、きちんと測る
まずは敵を知ることから!日本高血圧学会は「上腕式(二の腕で測るタイプ)」の血圧計を強く推奨しています。手首式はズレやすいので避けてくださいね。
【正しい測り方】
・朝:起きてから1時間以内、トイレを済ませて、朝食・お薬の「前」に。
・夜:寝る前に。
座って1〜2分リラックスしてから、1回につき原則2回測って、その平均をメモしてください。これを週5日以上、できれば1〜2週間続けると、病院でだけ高くなる「白衣高血圧」や、逆に家でだけ高くなる「仮面高血圧」を見逃さずに済みます。
ステップ2:生活習慣を「後で」ではなく「今すぐ」動かす
JSH2025(日本のガイドライン)では、最終的な降圧目標を「130/80mmHg未満」とし、減塩、適度な運動、肥満の解消、お酒を減らすなどの生活改善をめちゃくちゃ強調しています。
日本高血圧学会のメッセージには、「上の血圧をたった10mmHg下げるだけで、脳卒中や心臓病が約2割も減る」と書かれています。130台は、生活改善の努力が一番結果に結びつきやすいゴールデンタイムなんですよ!
ステップ3:受診を絶対に先延ばしにしない
2025年の『JAMA Network Open』という有名な論文で、衝撃的な事実が発表されました。血圧が高いと分かったのに「高血圧の診断(受診)」が遅れるほど、5年後の心筋梗塞や脳卒中、心不全で入院するリスクが高まるんです。1年以上受診が遅れた人は、リスクが1.29倍でした。
家で測って130台が続くなら、「いつか行こう」ではなく「今月中」に内科や循環器内科で相談する価値が十二分にあります。
🚨【警告・危険】この症状があるときは「様子見」は絶対ダメ!
血圧が高いことに加えて、以下の症状が一つでもある場合は、
今すぐ救急受診を優先してください。明日まで待ってはいけません。
- 胸がギューッと締め付けられる圧迫感、冷や汗、息苦しさ
- 顔の半分や片側の手足のしびれ・力が入らない、ろれつが回らない、これまでにない激しい頭痛
- 急に息が切れる、横になると息苦しくて座ると楽になる、足がパンパンにむくんでいる
これらは単なる高血圧ではなく、高血圧の「結果」としてすでに起きている心筋梗塞、脳卒中、急性心不全のサインである可能性が極めて高いです。命に関わります。
「救急車を呼ぶほどではないけれど、少し変な症状があって心配…」という方は、
無理せずすぐに当院のWEB予約をご利用ください。
7. 診察室でよく聞かれる!よくあるQ&A 5選
Q1. 収縮期血圧130mmHgが1回出ただけで高血圧確定ですか?
👩⚕️ 結論:いいえ、1回だけでは確定しません。
病院や健診の血圧は、緊張や寒さ、直前の行動で簡単に上がります。AHA/ACCのガイドラインでも、家庭血圧や24時間血圧計を使って冷静な状態で確認することを勧めています。
【!】ただし、130台が「何度も続く」なら正常とは言えません。健診の紙を引き出しの奥にしまい込まず、まずは薬局で血圧計を買って家で測ってみてね。
Q2. 130mmHgなら、すぐに薬を飲まないといけませんか?
👩⚕️ 結論:全員がすぐに薬、というわけではありません。一律ではないんです。
年齢、家庭血圧の数値、糖尿病や腎臓病(CKD)の有無、過去の病歴など「総合的なリスク」を見てお薬を出すか決めます。
【!】まずは塩分を控えるなどの生活改善からスタートすることが多いですが、持病があって高リスクな方は早めにお薬で血管を守ります。「薬はクセになるから嫌だ」と自己判断で逃げないで、一緒に作戦を練りましょうね。
Q3. まだ20代・30代と若いから、130mmHgでも放置して大丈夫ですよね?
👩⚕️ 結論:絶対に大丈夫とは言えません!
若い人であっても、Stage 1高血圧(130台)は将来の心血管疾患の増加とハッキリ関連しています。
【!】むしろ、若い人ほど「これから血管を使う期間」が長いんです。今の130台を放置して血管を痛めつけるコストは、高齢の方よりずっと大きいんですよ。若いうちの生活改善が一生を左右します。
Q4. 家で測る血圧と健診の血圧、どっちを信じればいいの?
👩⚕️ 結論:どっちか一方ではなく、「両方」を合わせて判断します。でも、家庭血圧は超重要です。
病院でだけ緊張して高くなる「白衣高血圧」や、逆に家や職場でだけ高くなる厄介な「仮面高血圧」があるからです。
【!】日本高血圧学会は、家庭血圧が135/85mmHg以上を「危険な高血圧」として強く注意喚起しています。健診が正常でも、家で高い人は絶対に受診を後回しにしないでくださいね。
Q5. 血圧が高いと言われたら、何科に行けばいいですか?
👩⚕️ 結論:まずは「内科」「循環器内科」「生活習慣病外来」が基本です。
血圧だけを下げるのではなく、隠れた糖尿病、コレステロール(脂質異常症)、腎臓の働き、睡眠時無呼吸症候群などをトータルで評価して治療する必要があるからです。
【!】当院でもしっかり全身を診察します。ただし、先ほど書いた「胸の痛み」や「手足の麻痺」がある場合は、一般外来ではなく救急車を呼んで救急病院へ行ってくださいね。
8. 誰かに話したくなる!トリビアなQ&A 3選
💡 トリビア1:冬は本当に血圧が上がりやすいの?
👩⚕️ 結論:はい、一般的に冬は上がりやすいです。
寒さを感じると、体の熱を逃がさないように血管がキュッと縮み、交感神経も興奮するからです。ホースの先を指でつまむと水圧が上がるのと同じですね。
【*】冬だけ高い人もいます。季節のせいにせず、一年中通して家庭血圧を記録して傾向をつかむのが賢い患者さんです。
💡 トリビア2:朝の血圧が高い「モーニングサージ」ってなぜ危険なの?
👩⚕️ 結論:朝は一日の中で最も「脳卒中」や「心筋梗塞」が起きやすい魔の時間帯だからです。
人間は起き上がって活動を始めるとき、交感神経が急激に活発になり血圧が跳ね上がります(これがサージ=波です)。
【*】夜の血圧が正常でも、朝だけズバッと高い人がいます。夜測って「よし正常!」と安心せず、必ず朝も測る習慣をつけてくださいね。
💡 トリビア3:胸やけや胸のつかえ感…これって胃酸の逆流?それとも心臓病?
👩⚕️ 結論:症状だけではプロの医師でも断定できません。心電図などでの鑑別が絶対に必要です。
逆流性食道炎でも胸の不快感は出ますが、怖いのは「狭心症」や「心筋梗塞(心筋虚血)」でも全く同じような「胸のつかえ感・焼け付く感じ」が出ることです。
【*】動いたとき(労作時)に痛みが強くなる、冷や汗が出るなら心臓の可能性大です。自己判断せず、必ず病院で診てもらいましょう。消化器の症状が中心なら、胃カメラで確認するのも一つの手です。
9. 院内の関連ページへのご案内(気になる症状に合わせて)
当院では、高血圧をはじめとする生活習慣病のコントロールから、健診の二次検査、そして専門的な内視鏡検査まで幅広くサポートしています。あなたの症状や目的に合わせて、こちらのページもぜひ参考にしてくださいね。
- 📋 健康診断・人間ドックのご案内(健診で異常を指摘された方の再検査・経過観察)
- 🔬 痛くない・苦しくない胃カメラ検査(胸やけ・みぞおちの痛みが気になり、心臓ではないか確かめたい方へ)
- 🔥 逆流性食道炎について(胸部不快感が胃酸の逆流によるものかどうかの詳しい解説)
- 🔬 大腸カメラ検査(生活習慣全般の乱れ、便通異常や腹部症状が気になる方へ)
- 🦠 ピロリ菌外来(胃炎や胃がん予防のための専門外来)
結局のところ、130mmHgは「放置してよい数字」ですか?
先生からの最後のメッセージです。
答えはNO。決して放置してよい数字ではありません。
ただし、必要以上に恐れてパニックになる必要もありません。1回だけの130なら、まずは家で正確に測り直す。もし130台が続くようなら、家庭血圧の記録を持ち、生活習慣を立て直し、そして必要ならクリニックを受診する。
この「正しい順番」で動けば、多くの人は将来の恐ろしいリスク(脳卒中や心不全)を十分に減らすことができます。
血圧は、あなたが「気づいて行動を起こした瞬間」から未来を変えられる数値です。
だからこそ、「今はどこも痛くないから後でいいや」ではなく、「症状がまだ何も起きていない『今』のうちに」動いてください。私たちは、あなたが健康な毎日を長く続けられるよう、全力でサポートします!いつでも外来に相談にいらしてくださいね。
少しでも血圧が気になるなら、今すぐスマホから予約を完了させましょう!
📚 参考文献(エビデンスに基づく医療のために)
- 2025 AHA/ACC/AANP/AAPA/ABC/ACCP/ACPM/AGS/AMA/ASPC/NMA/PCNA/SGIM Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults. 2025.
- 日本高血圧学会. 高血圧管理・治療ガイドライン2025. 2025.
- Lewington S, Clarke R, Qizilbash N, et al. Age-specific relevance of usual blood pressure to vascular mortality: a meta-analysis of individual data for one million adults in 61 prospective studies. Lancet. 2002;360:1903-1913.
- Chobanian AV. Prehypertension Revisited. Hypertension. 2006;48:812-814.
- Flint AC, Conell C, Ren X, et al. Effect of Systolic and Diastolic Blood Pressure on Cardiovascular Outcomes. N Engl J Med. 2019;381(3):243-251.
- Son JS, Choi S, Kim K, et al. Association of Blood Pressure Classification in Korean Young Adults According to the 2017 American College of Cardiology/American Heart Association Guidelines With Subsequent Cardiovascular Disease Events. JAMA. 2018;320(17):1783-1792.
- Kaneko H, Yano Y, Itoh H, et al. Association of Blood Pressure Classification Using the 2017 American College of Cardiology/American Heart Association Blood Pressure Guideline With Risk of Heart Failure and Atrial Fibrillation. Circulation. 2021;143(23):2244-2253.
- Nam KW, Kwon HM, Jeong HY, et al. Cerebral Small Vessel Disease and Stage 1 Hypertension Defined by the 2017 American College of Cardiology/American Heart Association Guidelines. Hypertension. 2019;73(6):1210-1216.
- Yun M, Li S, Yan Y, et al. Blood Pressure and Left Ventricular Geometric Changes: A Directionality Analysis. Hypertension. 2021;78(5):1259-1266.
- Peng X, Jin C, Song Q, et al. Stage 1 Hypertension and the 10-Year and Lifetime Risk of Cardiovascular Disease: A Prospective Real-World Study. J Am Heart Assoc. 2023;12:e028762.
- Sheng CS, Wang H, Liu Y, et al. Long-term effects of blood pressure 130-139/80-89 mmHg on all-cause and cardiovascular mortality among Chinese adults with different glucose metabolism. Cardiovasc Diabetol. 2023;22:353.
- Association of high-normal blood pressure defined by the 2023 ESH guidelines and long-term blood pressure trajectories with mortality among Chinese adults. BMC Medicine. 2025.
- Lu Y, Brush JE, Kim C, et al. Delayed hypertension diagnosis and its association with cardiovascular treatment and outcomes. JAMA Netw Open. 2025;8(7):e2520498.
- 日本高血圧学会. 高血圧の10のファクト〜国民の皆さんへ〜. 2025.
- 日本高血圧学会. 家庭で血圧を測定しましょう. 患者向け資料.