「最近、やけに喉が渇く…」
「健康診断で血糖値が高めと言われたけれど、特に体調は悪くない」
もし、あなたやご家族にこのような心当たりがあるなら、この記事はあなたの未来を守るための重要な羅針盤になるはずです。
現在、日本で糖尿病の治療を受けている人は約552万人。予備群まで含めると、成人の数人に一人が関わりを持つといわれるまさに「国民病」です。
⚠️ ここが最大の落とし穴
糖尿病の初期は「自覚症状がほとんどない」ことが最大の特徴です。
痛くも痒くもないため放置してしまい、気づいたときには「失明」や「足の切断」「透析」といった取り返しのつかない合併症が進んでいるケースが後を絶ちません。
しかし、裏を返せば「正しく知り、早期に対策すれば、決して怖い病気ではない」のも事実です。
本記事では、日本糖尿病学会や厚生労働省の最新ガイドラインに基づき、糖尿病の基礎から検査値の見方、今日からできる予防法までを、専門用語を噛み砕いて徹底解説します。
あなたの健康寿命を延ばすための「完全ガイド」として、ぜひ最後までお読みください。
健康診断の結果や気になる症状でお悩みではありませんか?
早期発見が重要です。まずはご相談ください。
【完全保存版】糖尿病ガイド 目次
1.糖尿病とはどんな病気?インスリンと血糖値の関係
結論から言うと、糖尿病とは「インスリンの作用不足により、血液中のブドウ糖(血糖)が慢性的に溢れかえっている状態」のことです。
カギとなるホルモン「インスリン」の働き
私たちが食事で摂った炭水化物は、消化されて「ブドウ糖」になり、血液中に入ります。このブドウ糖は、全身の細胞にとってガソリンのようなエネルギー源です。
[下図:インスリンの仕組みと血糖調節]
ここで重要な役割を果たすのが、膵臓(すいぞう)から出るホルモン「インスリン」です。
- 正常な状態:
インスリンが「カギ」の役割を果たし、細胞の「ドア」を開けます。すると、血液中のブドウ糖が細胞の中へスムーズに取り込まれ、エネルギーとして使われます。その結果、血糖値(血液中の糖の濃度)は下がります。 - 糖尿病の状態:
インスリンが出なくなったり、効きが悪くなったりします(カギが壊れている、またはドアが開かない状態)。すると、ブドウ糖は細胞に入れず、血管の中に溢れ出してしまいます。
血管内が「砂糖漬け」の状態になると、全身の血管が傷つき、様々な病気を引き起こすのです。
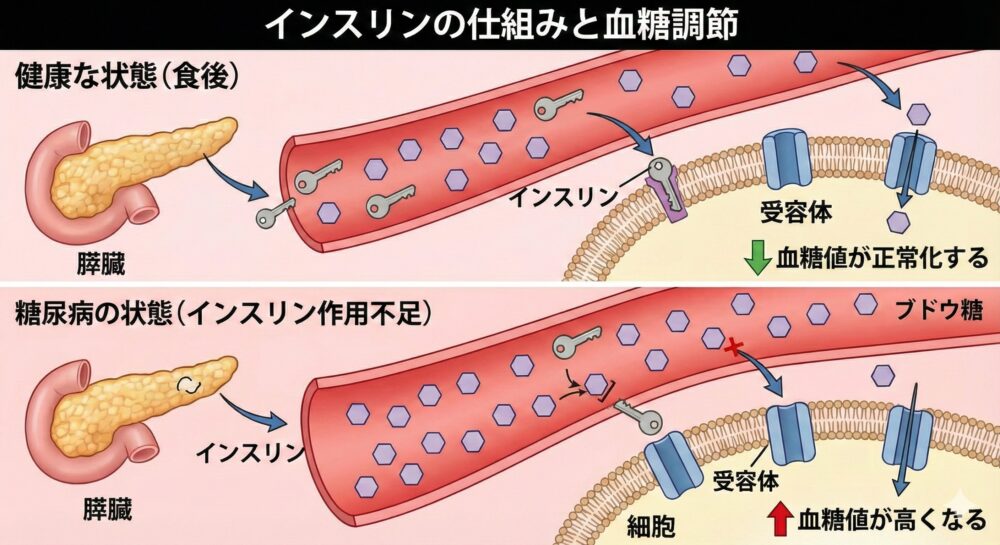
インスリン(鍵)を使ってブドウ糖が細胞(ドア)に入る様子と、糖尿病でそれが阻害されている様子の比較図
2.なぜ糖尿病になるの?(原因と1型・2型の違い)
「甘いものを食べ過ぎたからなる」と思われがちですが、それだけが原因ではありません。糖尿病には大きく分けて2つのタイプがあります。
| タイプ | 特徴と原因 |
|---|---|
| 1型糖尿病 |
自己免疫などが原因 インスリンを作る膵臓の細胞が破壊され、インスリンがほぼ出なくなります。生活習慣とは関係なく発症し、子供や若い人に多い傾向があります。生存のためにインスリン注射が必須です。 |
| 2型糖尿病 |
遺伝 + 生活習慣が原因 日本人の糖尿病の90%以上がこのタイプです。 |
なぜ日本人は糖尿病になりやすい?
実は、日本人は欧米人に比べて「インスリンを分泌する能力が弱い(約半分程度)」ことが分かっています。
そのため、極端に太っていなくても(小太り程度でも)、内臓脂肪がつくとインスリンの効きが悪くなり、容易に糖尿病を発症してしまうのです。
主なリスク要因(いくつ当てはまりますか?)
- 家族・親族に糖尿病の人がいる
- 40歳以上である
- 運動不足だと感じる
- お腹が出ている(内臓脂肪型肥満)
- 早食いである、満腹になるまで食べる
- 清涼飲料水や甘い缶コーヒーをよく飲む
- ストレスが多い、睡眠不足
3.初期症状チェック!自覚症状なしでも危険なサイン
繰り返しになりますが、初期の糖尿病は「ほぼ無症状」です。
もし以下のような症状を感じている場合、血糖値はすでにかなり高い状態(SOSサイン)である可能性が高いです。
🚨 見逃してはいけない危険サイン
- ✅ 喉が異常に渇く、水を大量に飲む(多飲)
血液中の糖分を薄めようとして、体が水分を欲するためです。 - ✅ トイレの回数と量が増える(多尿)
摂りすぎた水分と糖分を尿として排出しようとするためです。 - ✅ 食べているのに急に痩せる(体重減少)
インスリン不足で糖をエネルギーとして利用できず、代わりに筋肉や脂肪を分解してエネルギーにするためです。「ダイエット成功?」と勘違いしがちですが危険です。 - ✅ 全身がだるい、疲れが取れない
- ✅ 手足がしびれる、ピリピリする
- ✅ 傷が治りにくい、皮膚がかゆい
健康診断で「要再検査」「要精密検査」の通知が来たら、症状がなくても、その日のうちに医療機関の予約を入れてください。それが、合併症を防ぐラストチャンスかもしれません。
4.検査と診断基準:HbA1cと血糖値の見方
糖尿病の診断には、「血糖値」と「HbA1c(ヘモグロビンエーワンシー)」という2つの指標が重要です。
① HbA1c(ヘモグロビンエーワンシー)とは?
採血した時点の血糖値ではなく、「過去1〜2ヶ月の平均的な血糖状態」を示す通知表のような数値です。食事の直前に検査しても誤魔化しがききません。
基準値:6.5%以上なら糖尿病型
② 血糖値の判定基準
以下のいずれかが確認されれば「糖尿病型」と判定されます。別の日に行った検査でも再度確認されれば、正式に「糖尿病」と診断されます。
- 空腹時血糖値: 126 mg/dL 以上
- ブドウ糖負荷試験(2時間値): 200 mg/dL 以上
- 随時血糖値: 200 mg/dL 以上
⚠️ 「境界型(予備群)」は安心できない
「糖尿病まではいかないから大丈夫」と思っていませんか?
HbA1cが6.0〜6.4%、あるいは血糖値が高めの「境界型」と呼ばれる段階は、「運命の分かれ道」です。
この段階ですでに血管の動脈硬化は始まっています。しかし、ここで本気で生活改善に取り組めば、正常域に戻れる可能性が非常に高い時期でもあります。
健康診断で指摘を受けた・数値が気になる方へ
「境界型」や「要経過観察」でも、早めの受診が重症化を防ぎます。
まずは医師に数値を診てもらいませんか?
5.放置するとどうなる?三大合併症(しめじ・えのき)
糖尿病が怖いのは、病気そのものよりも、高血糖によって全身の血管がボロボロになることで起きる「合併症」です。
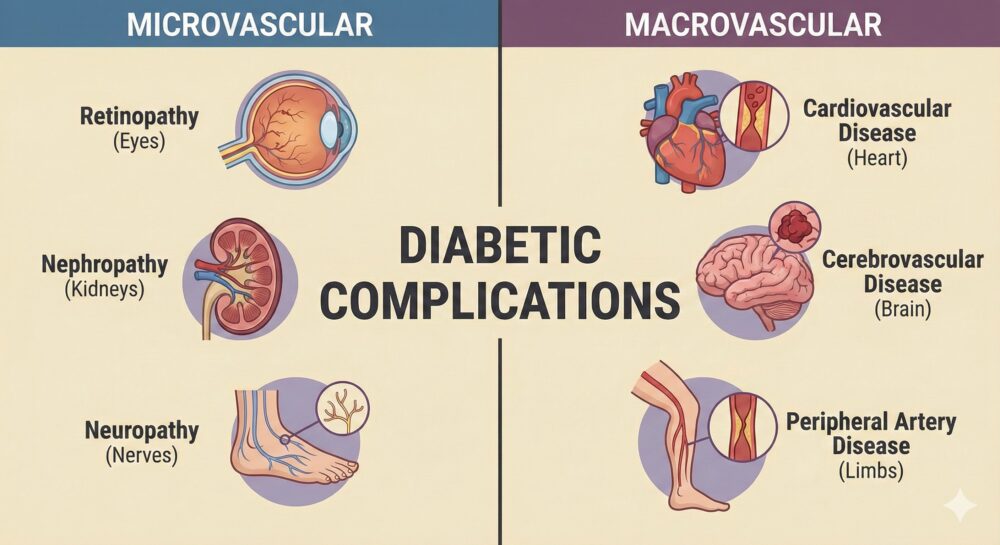
[Image of diabetic complications microvascular and macrovascular]
これらは覚えやすいようにキノコの名前で語呂合わせされています。
細い血管の障害:「し・め・じ」
発症から数年〜10年程度で出現しやすい合併症です。
- 【し】神経障害:
最も早く出る症状。手足の先がしびれる、痛む、感覚が鈍くなる。「画鋲を踏んでも気づかない」ほど感覚がなくなり、足の腐敗(壊疽)につながることも。 - 【め】網膜症(目):
目の底の血管が出血します。自覚症状がないまま進行し、ある日突然視界が真っ暗に。成人の失明原因の上位を占めます。 - 【じ】腎症(腎臓):
血液をろ過する腎臓のフィルターが詰まります。悪化すると自分の腎臓で尿が作れなくなり、週3回の人工透析(一生続く)が必要になります。
太い血管の障害:「え・の・き」
動脈硬化が進行し、命に関わる事態を招きます。糖尿病の人はそうでない人に比べ、これらのリスクが2〜3倍高いとされています。
- 【え】壊疽(えそ):
足の血管が詰まり、細胞が死滅します。切断を余儀なくされることもあります。 - 【の】脳卒中:
脳梗塞や脳出血。麻痺や言語障害などの後遺症が残るリスクがあります。 - 【き】虚血性心疾患:
狭心症や心筋梗塞。突然死の原因になります。
6.糖尿病の治療法は?(食事・運動・薬物療法)
治療の目的は、血糖値をコントロールして合併症を防ぎ、「健康な人と変わらない寿命とQOL(生活の質)を保つこと」です。
① 食事療法(すべての基本)
「食べてはいけないもの」はありませんが、量とバランスが重要です。
-
- 適正カロリーを守る: 腹八分目を心がけましょう。
- 栄養バランス: 炭水化物のみ(うどん、おにぎりだけ)を避け、主食・主菜・副菜を揃えます。
- ベジファースト: 野菜(食物繊維)を最初に食べることで、糖の吸収を緩やかにし、食後血糖値の急上昇(血糖値スパイク)を抑えます。
② 運動療法
運動はブドウ糖を消費するだけでなく、インスリンの効きを良くする効果があります。
- 有酸素運動: ウォーキング、水泳など。全身の血流を良くします。
- レジスタンス運動(筋トレ): 筋肉は糖を貯蔵・消費する最大の臓器です。スクワットなどで筋肉量を維持しましょう。
- タイミング: 食後1時間頃に行うと、食後高血糖の抑制に効果的です。
③ 薬物療法
食事・運動で改善しない場合、薬を使います。
飲み薬(インスリン分泌促進、糖の吸収抑制、尿への糖排泄促進など)や、インスリン注射、GLP-1受容体作動薬など、患者さんの病態に合わせて医師が最適なものを選択します。
7.今日からできる!予防とセルフケアの手順書
「将来、糖尿病になりたくない」「予備群から脱出したい」という方へのアクションプランです。
8.よくある質問(FAQ)と糖尿病トリビア
最後に、診療現場でよく聞かれる疑問にお答えします。
Q1. 糖尿病は一度なると「治らない」のですか?
A. 医学的な「完治」は難しいですが、「寛解(かんかい)」は可能です。
一度壊れたインスリン分泌機能が完全に元通りになることは稀ですが、生活習慣の改善や治療によって、薬を使わずに正常な血糖値を維持できる状態(寛解)になれば、健康な人と全く変わらない生活が送れます。ただし、生活を元に戻すと再発するため、一生付き合っていくパートナーとして管理が必要です。
Q2. 薬やインスリンは一生続けなければなりませんか?
A. 必ずしも一生ではありません。
2型糖尿病の初期であれば、食事・運動療法や一時的な薬物療法で血糖値が改善し、薬を減量・中止できる(離脱できる)ケースは多々あります。「インスリンを打つと一生やめられない」というのは誤解です。むしろ、膵臓を休ませるために早期にインスリンを使い、回復したらやめるという治療法もあります。
Q3. お酒は一切飲んではいけませんか?
A. 原則控えるべきですが、医師の許可があれば適量は可能です。
アルコール自体が高カロリーであるほか、おつまみによる塩分・脂質の過剰摂取、薬との併用による低血糖リスクなどがあります。必ず主治医に相談し、「週に2日は休肝日を作る」などのルールを守りましょう。
Q4. 「境界型」と言われました。まだ糖尿病ではないから安心ですか?
A. いいえ、今が一番重要な時期です。
前述の通り、境界型は糖尿病の「一歩手前」であり、すでに動脈硬化のリスクが高まっています。放置すれば数年以内に糖尿病へ移行する確率が高いですが、今生活を変えれば引き返せます。
Q5. 遺伝するので、親が糖尿病なら自分も必ずなりますか?
A. 「なりやすい体質」は受け継ぎますが、必ずなるわけではありません。
「遺伝要因(体質)」に「環境要因(生活習慣)」が掛け合わさって発症します。親族に糖尿病の方がいても、適切な食事や運動を心がければ、発症を予防したり、発症を遅らせたりすることは十分に可能です。
💡 知っておきたい糖尿病トリビア
- 昔の検査方法は「アリ」!?
糖尿病の英語名(Diabetes Mellitus)は「蜂蜜のように甘い」という意味。昔は尿にアリがたかるかどうかで病気を見つけていました。 - 世界糖尿病デー(11月14日)の由来
インスリンを発見し、多くの命を救ったフレデリック・バンティング博士の誕生日にちなんでいます。 - 尿の泡立ち=糖尿病?
尿に糖やタンパクが出ると粘り気が増して泡が消えにくくなりますが、脱水や勢いよく排尿しただけでも泡立ちます。正確な判断には尿検査が必要です。
まとめ:早期発見があなたの未来を守る
糖尿病は「サイレントキラー(沈黙の殺し屋)」とも呼ばれますが、正しく理解し、管理さえできれば恐れる必要はありません。
最も危険なのは「知ろうとしないこと」と「放置すること」です。
もし、今回の記事で気になる症状があったり、しばらく健康診断を受けていなかったりする方は、明日、近所のおきた内科クリニックを受診してみてください。
その小さな一歩が、あなた自身と、あなたの大切な家族の笑顔を守ることにつながります。
24時間WEB予約受付中
「健康診断で指摘を受けた」「喉が渇く・尿が増えた」など、
少しでも気になることがあれば、お早めにご相談ください。
当院では、患者様のライフスタイルに合わせた無理のない治療計画をご提案します。
この記事は、日本消化器内視鏡学会専門医,日本老年医学会専門医である沖田英明(おきた内科クリニック院長)が監修しています。